【講演会演者】明日からできるCOPD治療戦略:早期診断・増悪予防・治療継続

2026.3.5 名古屋で行われましたCOPDに関する講演会の演者として登壇致しました。前半パートでは、一橋大学経済学の高久先生による医療経済学の講演が行われ、後半パートにて私がプライマリケア医のためのCOPDに関する講演を行いました。以下、聴講録になりますので、ご興味がある方はご覧ください。※本記事は講演内容を講演録としてまとめたものです(対象:一般開業医向け)。患者さん向けの平易化は行っていません。
明日からできる!プライマリケア医のためのCOPD治療戦略 ~適切な治療介入と継続のコツ~
1. COPDを取り巻く現況と課題
COPDとは
COPD(慢性閉塞性肺疾患)は、主として喫煙をはじめとする有害物質の長期吸入により生じる慢性炎症性疾患である。 気道炎症および肺胞破壊(肺気腫)を基盤として、進行性の気流閉塞を呈し、労作時呼吸困難・慢性咳嗽・喀痰などを主症状とする。5
本邦の潜在患者数と「未診断」の問題
NICE study(Nippon COPD Epidemiology)では、40歳以上の一般住民における気流閉塞の有病率を示し、 COPDの潜在患者は約530万人規模と推定されている。1 一方で実臨床の受療者は一部にとどまることが繰り返し指摘され、COPDは「未診断・未治療」が大きい疾患である。5
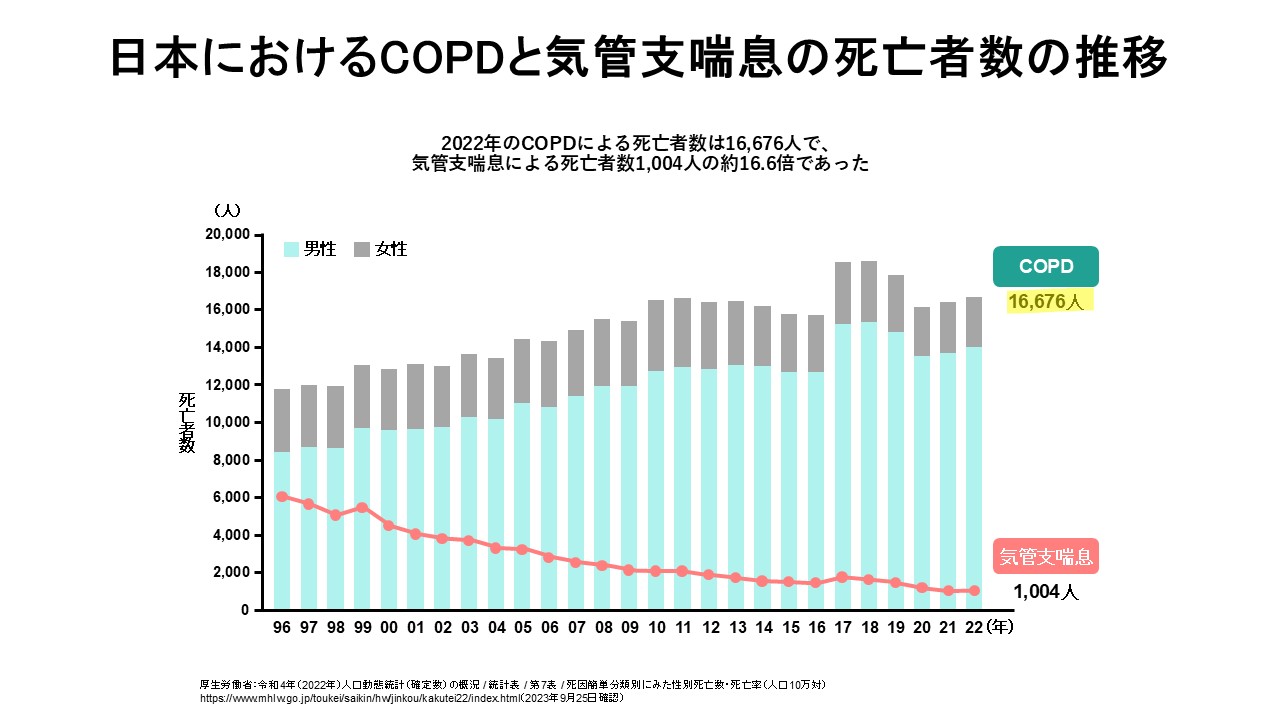
死亡:喘息と比較しても依然大きい
健康日本21(第三次)の資料では、人口動態統計(確定数)を用いた現状値として、COPD死亡率は2021年で人口10万対13.3と整理されている。6 COPDは依然として主要な死亡原因であり、プライマリケア医が早期診断・増悪予防を担う意義は大きい。
2. 健康日本21(第三次)とCOPD:国策としての位置づけ
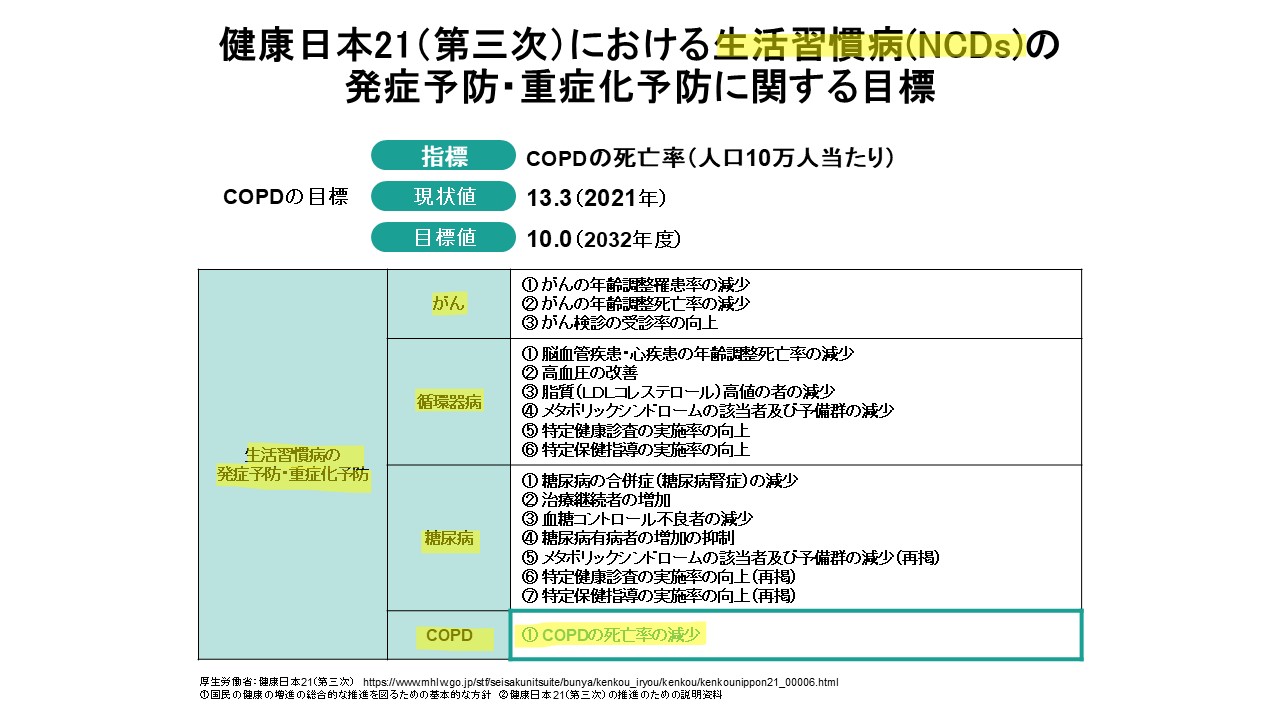
健康日本21(第三次)では、がん・循環器疾患・糖尿病・COPDが主要な生活習慣病として対策対象に位置づけられた。6 COPDについては「死亡率の減少」が目標指標として設定され、対策として認知度向上に加え、発症予防・早期発見/治療・増悪抑制・重症化予防など総合的な介入が求められる。6
日本呼吸器学会の提言(COMORE by 2032)では、2032年におけるCOPD死亡率(人口10万人当たり)の目標値を10.0とする考え方が整理されている。4
3. COPD管理目標:症状/QOLと将来リスク
COPD管理のゴールは「現状の改善」と「将来リスクの低減」に大別される。具体的には、症状およびQOLの改善、運動耐容能・身体活動性の維持向上に加え、 増悪の予防、疾患進行抑制と健康寿命延長が重要である。5
- 現状の改善:症状・QOL、ADL、運動耐容能、身体活動性
- 将来リスクの低減:増悪予防、疾患進行抑制、健康寿命延長、併存症/肺合併症の診断・評価・治療
併存症の視点:循環器疾患患者でCOPDを見逃さない
喫煙歴を有する循環器疾患外来患者において、気流閉塞(COPD相当)が約1/4で認められ、しかも多くが未診断であったとする報告がある。7 「循環器+喫煙歴」はCOPDの拾い上げポイントとして重要である。
4. 増悪:定義・見逃し・予後
増悪の定義と臨床イメージ
増悪は「安定期からの呼吸器症状の急性悪化により治療変更(追加/変更)が必要となる状態」と定義される。5 典型症状は息切れ増加、咳・喀痰の増加、胸部不快感などであり、感染症が契機となることが多い。
現場では「風邪」「気管支炎」「肺炎」として抗菌薬が投与されるケースの中に、COPD増悪が見過ごされていることがある。 したがって、喫煙歴・慢性症状・既往情報からCOPD背景を常に念頭に置く。
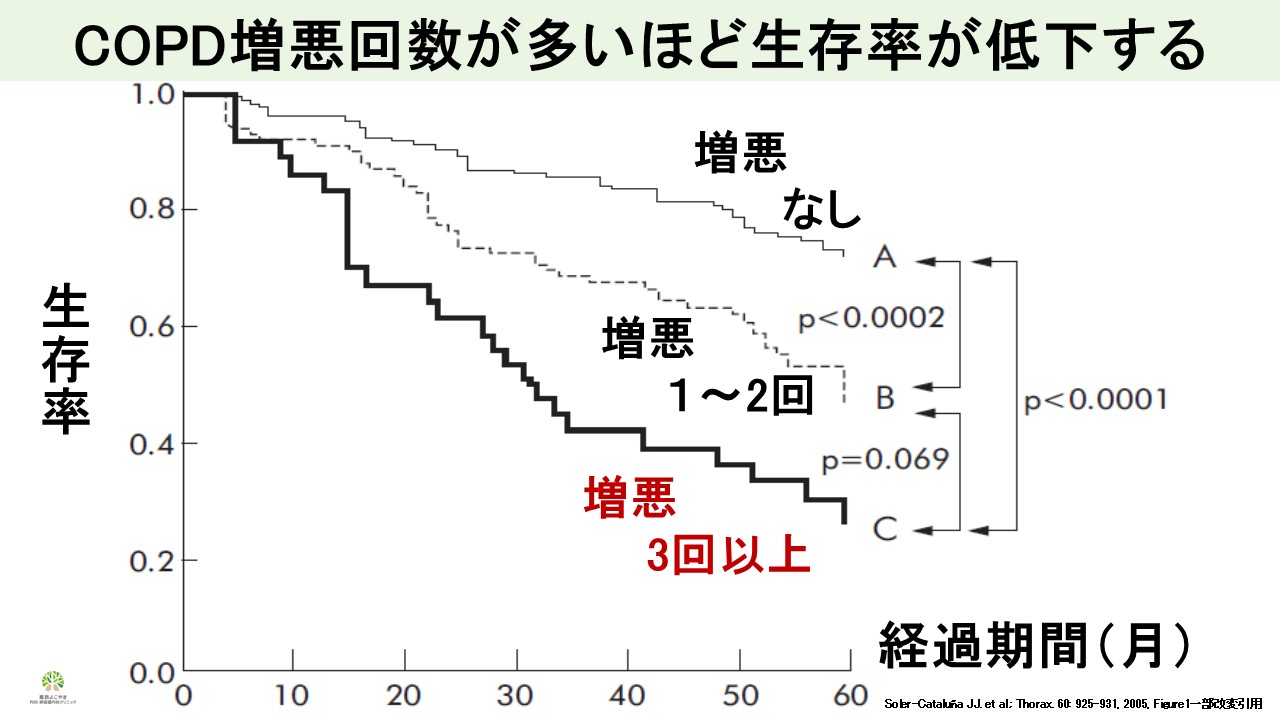
増悪は予後を規定する
重症増悪(とくに入院を要する増悪)は独立して死亡リスクを高め、増悪頻度が多いほど死亡が増えることが示されている。8
5. 自然歴と「新しいCOPD診断スキーマ」
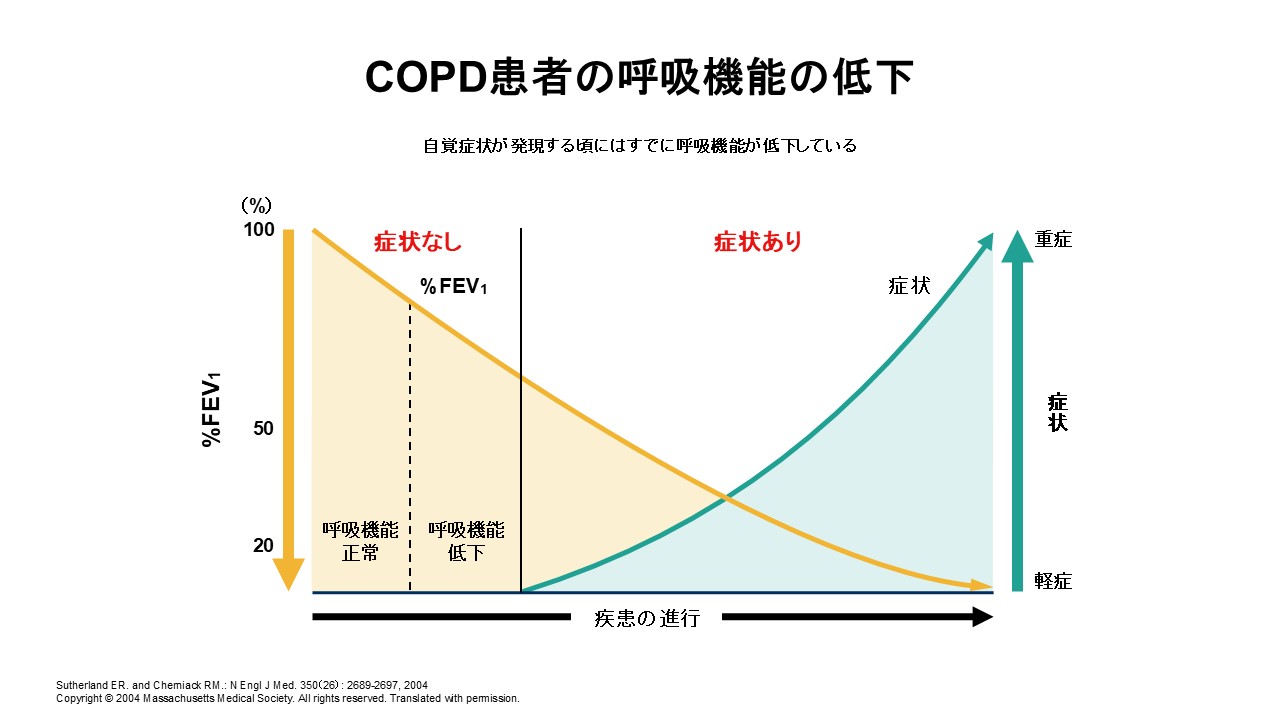
症状で拾うと遅れる:自覚症状の出現時にはFEV1が低下している
COPDでは症状が顕在化する頃には呼吸機能が相当に低下していることが多く、症状のみを頼りにすると診断が遅れうる。9
症状・QOL・CT・スパイロを統合する新スキーマ
近年、従来の「スパイロ単独」診断では拾いきれないリスク群(症状/CT異常を持つが従来基準では非COPD)を捉えるため、 症状・QOL・画像所見・スパイロを統合した新しいCOPD診断スキーマが提唱された。10
(例)主要基準+副次基準の組合せ
- Major(必須):気流制限(FEV1/FVC < 0.70 またはLLN未満)
- Minor:CT肺気腫、CT気道壁肥厚、mMRC≧2、SGRQ≧25またはCAT≧10、慢性気管支炎症状 など
この再分類で「COPD」とされた群は、従来基準で見逃されていたにもかかわらず、死亡・増悪・肺機能低下リスクが高かった。10 すなわち「スパイロが正常寄りでも、症状と画像が語る」場面がある。

6. 慢性気管支炎・CMHとCAT:増悪リスクの拾い上げ
慢性気管支炎と“慢性喀痰過分泌(CMH)”
慢性気管支炎は一般に「咳・痰が一定期間持続する」臨床表現型として扱われ、 COPD患者における増悪、QOL低下、予後と関連しうる。5
CAT(COPD Assessment Test)
CATは「咳、痰、胸部不快、息切れ、活動、外出、睡眠、活力」の8項目からなる症状/健康状態評価尺度である。 SGRQとも相関することが報告されている。11
さらにSPIROMICSの解析では、CAT質問票の「咳」と「痰」がともに2点以上の場合、 CMH(慢性喀痰過分泌)の定義として感度・特異度が良好で、CMH(+)群は増悪率が高いことが示された。12
- CAT咳 ≥2 かつ CAT痰 ≥2 → CMHのスクリーニングとして有用12
- CAT ≥10 → 新しいCOPD診断スキーマのQOL低下指標としても用いられる10

7. COPDと喘息(ACO):鑑別というより“併存を見抜く”
喫煙歴を有するCOPD患者に喘息要素が併存することは少なくなく、いわゆるACO(asthma-COPD overlap)として臨床上の対応が必要となる。5
喘息要素を疑う手がかり(例)
- 症状の変動(日内・季節性)
- 喘息既往
- 労作時以外での悪化
- アレルギー疾患の既往
- 好酸球高値、IgE高値、FeNO高値
重要なのは「厳密なラベル付け」よりも、増悪予防(特にICS適応の見極め)を含めた治療戦略に結びつけることである。5
8. 症例から学ぶ:治療介入と「継続」の壁
症例(講演で提示した臨床ケースの一例)
※症例は講演用に一部提示したものであり、全例が同様の経過を示すことを保証するものではありません。
- 60代男性
- 喫煙歴:あり
- 主訴:感冒後の咳・痰、息切れ、喘鳴
- 評価:CAT、mMRC、胸部画像、必要に応じてスパイロ
- 治療介入:吸入治療(病態・併存/喘息要素・増悪歴に応じて選択)5
よくある“落とし穴”
症状が改善すると、患者さんから「また症状が出たら来ればいいですよね?」という形で、 頓用化・中断に向かいやすい。COPDはアドヒアランス不良になりやすい疾患である。13
9. 治療継続のコツ:SDM(共有意思決定)
治療継続を高めるために、Shared Decision Making(SDM:共有意思決定)が重要となる。 喘息領域では、患者参加型で治療方針を決定する群でアドヒアランスや転帰が改善したと報告されている。13
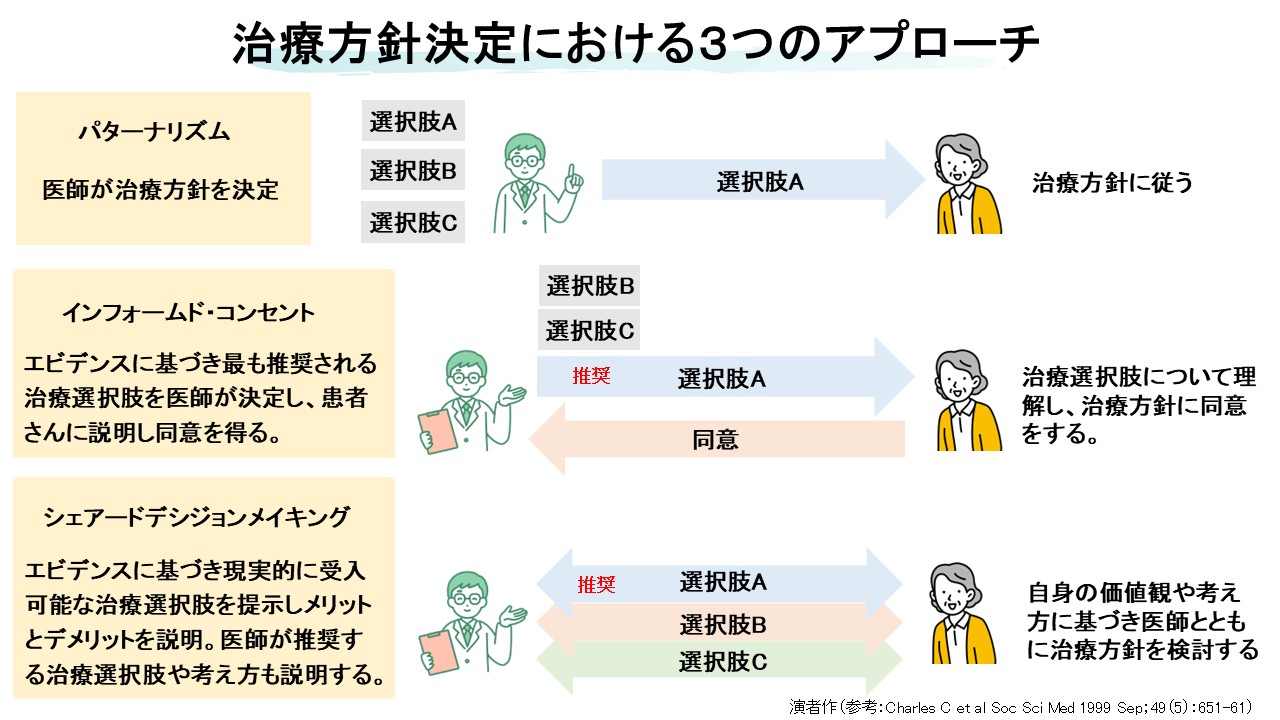
治療方針決定の3つのアプローチ
- インフォームド・コンセント:医師が最も推奨される選択肢を提示し同意を得る
- パターナリズム:医師が決定
- SDM:現実的に受け入れ可能な選択肢を提示し、メリット/デメリットを共有した上で患者と共に決める14
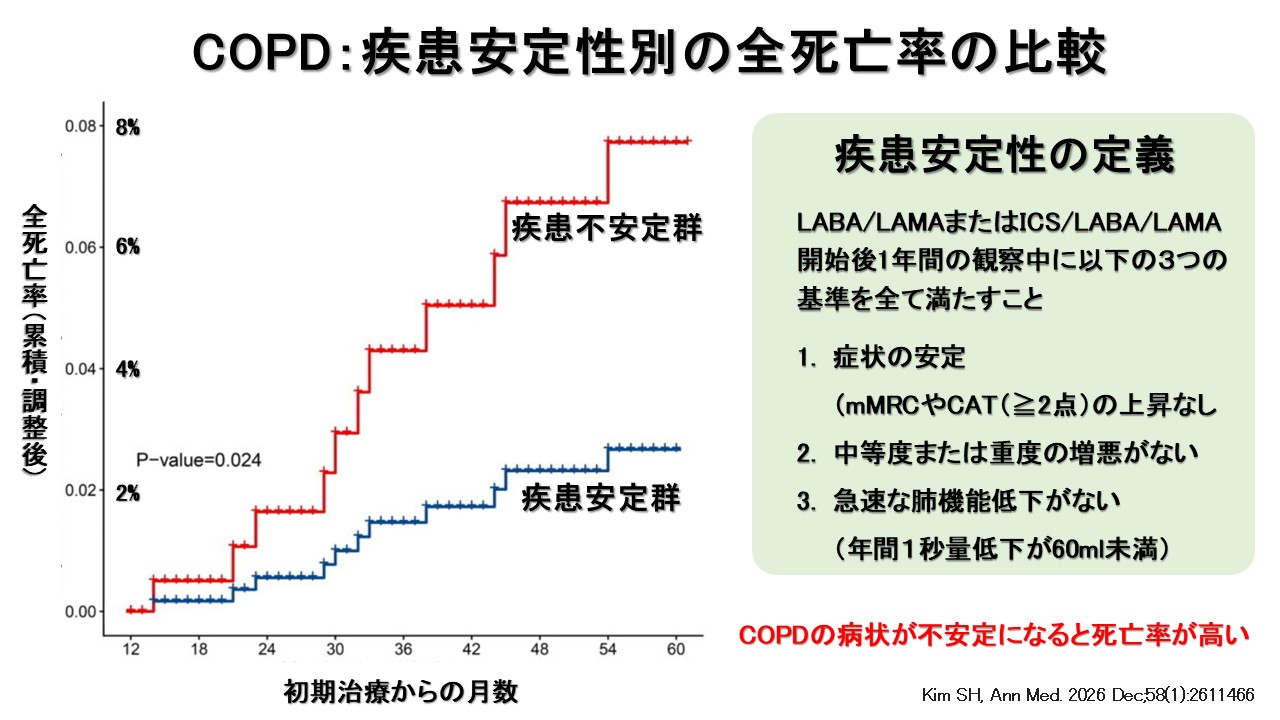
10. 疾患安定性というアウトカム:安定/不安定で死亡が変わる
COPDの治療目標を「症状」「増悪」だけでなく、より統合的に捉える概念として“疾患安定性”が注目される。
疾患安定性の定義(研究例)
- 症状の安定(mMRCやCATの悪化なし)
- 中等度/重度の増悪がない
- 急速な肺機能低下がない(年間FEV1低下<60 mL)
後ろ向きコホートでは、疾患不安定群で死亡が高いことが示され、疾患安定性は治療ターゲットとして検討されうる。15
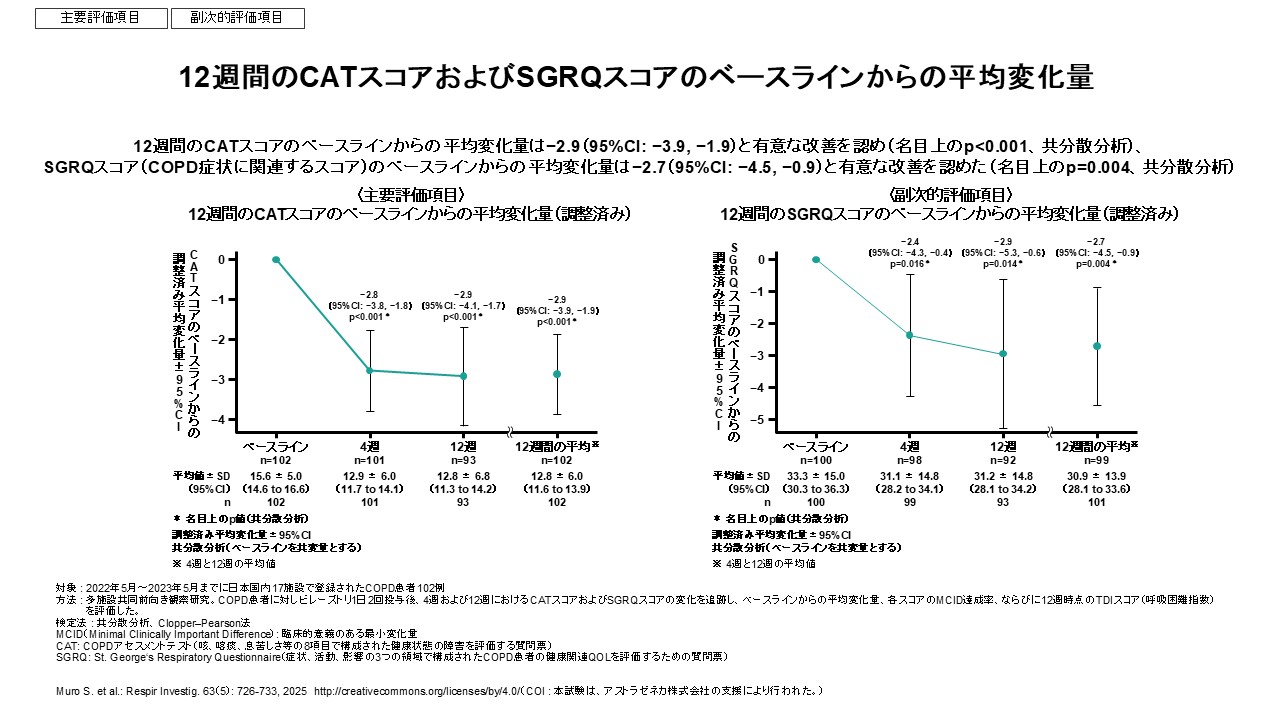
11. 実臨床データ:トリプル療法(BGF pMDI)EBISU study
日本の実臨床におけるトリプル療法(budesonide/glycopyrronium/formoterol fumarate:BGF pMDI)の前向き観察研究としてEBISU studyが報告されている。16 喘息既往のない症候性COPD患者を対象に、12週間の症状(CAT)およびQOL(SGRQ)の変化が評価された。
研究概要(要点)
- デザイン:前向き多施設観察研究
- 対象:症候性COPD(CAT高値など)、喘息既往なし
- 主要評価:12週のCAT変化
- 副次評価:SGRQなど
主要結果(講演スライドの要点を原著に基づき記載)
- CAT:平均で改善(12週)16
- SGRQ:平均で改善(12週)16
12. まとめ(Take home messages)
- COPDは潜在患者が多く、症状だけでは拾い上げが遅れる。喫煙歴+呼吸器症状、循環器外来などで積極的に疑い、スパイロを軸に診断する。1,5,7,9
- 増悪は予後を規定する。感染症として処理され見逃される増悪があり、増悪予防は治療の中核である。5,8
- 症状/QOL評価としてCATは有用で、咳・痰スコア(各≥2)はCMHの拾い上げと増悪リスク評価に役立つ。11,12
- COPDと喘息は“鑑別して終わり”ではなく、併存を見抜いて増悪予防(ICS適応など)につなげる。5
- 治療継続が最大の課題。SDMにより治療継続を支え、疾患安定性(症状・増悪・肺機能低下)というアウトカムも意識する。13-15
- 実臨床でもトリプル療法の症状・QOL改善が報告されており、症候性COPDの治療選択肢として位置づけを整理する。16
参考文献
1. Fukuchi Y, Nishimura M, Ichinose M, et al. COPD in Japan: the Nippon COPD Epidemiology study. Respirology. 2004;9(4):458-465.
2. Koga Y, et al. The Japan COPD Real-World Data Epidemiological (CORE) study. Int J Chron Obstruct Pulmon Dis. 2024.
3. 厚生労働省. 人口動態統計(確定数).
4. 日本呼吸器学会. COMORE by 2032:COPD死亡率減少の目標.
5. 日本呼吸器学会COPDガイドライン作成委員会. COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン2022 第6版.
6. 厚生労働省. 健康日本21(第三次)COPD関連資料.
7. Onishi K, et al. Prevalence of airflow limitation in outpatients with cardiovascular diseases in Japan. Int J Chron Obstruct Pulmon Dis. 2014.
8. Soler-Cataluña JJ, Martínez-García MA, Román Sánchez P, et al. Severe acute exacerbations and mortality in patients with chronic obstructive pulmonary disease. Thorax. 2005;60:925-931.
9. Sutherland ER, Cherniack RM. Management of chronic obstructive pulmonary disease. N Engl J Med. 2004;350:2689-2697.
10. Bhatt SP, et al. A multidimensional diagnostic approach for chronic obstructive pulmonary disease. JAMA. 2025.
11. Ringbaek T, et al. The COPD Assessment Test (CAT): correlation with SGRQ. COPD. 2012;9:12-15.
12. Stott-Miller M, et al. Defining chronic mucus hypersecretion using the CAT in the SPIROMICS cohort. Int J Chron Obstruct Pulmon Dis. 2020;15:2467-2476.
13. Wilson SR, et al. Shared treatment decision making improves adherence and outcomes in poorly controlled asthma. Am J Respir Crit Care Med. 2010;181:566-577.
14. Charles C, Gafni A, Whelan T. Decision-making in the physician–patient encounter: revisiting the shared treatment decision-making model. Soc Sci Med. 1999;49:651-661.
15. Kim SH, et al. Clinical impact of disease stability on exacerbation and mortality in COPD. Ann Med. 2026.
16. Muro S, et al. Real-world effectiveness of budesonide/glycopyrronium/formoterol fumarate MDI in COPD: EBISU study. Respir Investig. 2025.
参考記事
・COPD
・COPDに関する講演会(座長)
・COPDに関する講演会(演者)
・COPD(慢性閉塞性肺疾患)とは?原因・症状・治療を解説
・ビレーズトリ【COPD治療薬】

葛西よこやま内科・
呼吸器内科クリニック
院長 横山 裕
医院紹介

| 住所 | 〒134-0084東京都江戸川区東葛西5丁目1-2 第二吉田ビル3階 |
|---|---|
| 東京メトロ東西線 浦安、西葛西より2分、南行徳より4分、行徳より6分、妙典より8分 |
|
| TEL | 03-3877-1159 |
3階(院長)
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 08:30~12:30 | ● | ● | ● | - | ● | ▲ | - |
| 13:30~18:00 | ● | ● | ● | - | ● | - | - |
休診日:木・土(午後)・日・祝日
▲… 8:30〜14:00
※午前の受付は12:00までとなります。
4階(女性医師)
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 08:30~12:30 | ● | ● | ● | - | ● | ▲ | - |
| 13:30~16:30 | ● | ● | ● | - | ● | - | - |
休診日:木・土(午後)・日・祝日
▲… 8:30〜13:00
※午前の受付は12:00までとなります。





