肺機能検査(呼吸機能検査・スパイロメトリー)とは、息を吸ったり吐いたりして肺の機能を調べる検査です。「安静呼吸」と「努力呼吸」の2つをみる検査が行われ、肺の大きさである「肺活量」と気管支のせまさである「1秒量」を測定することにより様々な呼吸器疾患の診断に役立ちます。このページでは呼吸器専門医が肺機能検査について解説します。
肺機能検査(呼吸機能検査・スパイロメトリー)とは、息を吸ったり吐いたりして肺の機能を調べる検査です。「安静呼吸」と「努力呼吸」の2つをみる検査が行われ、肺の大きさである「肺活量」と気管支のせまさである「1秒量」を測定することにより様々な呼吸器疾患の診断に役立ちます。このページでは呼吸器専門医が肺機能検査について解説します。
目次
1. 肺機能検査とは何か?
呼吸機能検査とは、息を吸ったり吐いたりして肺の機能を調べる検査です。ゆっくり深呼吸を繰り返す「安静呼吸」では「肺活量」を、最大限吸って一気に吐く「努力呼吸」では「努力性肺活量」「1秒量」「1秒率」を測定します。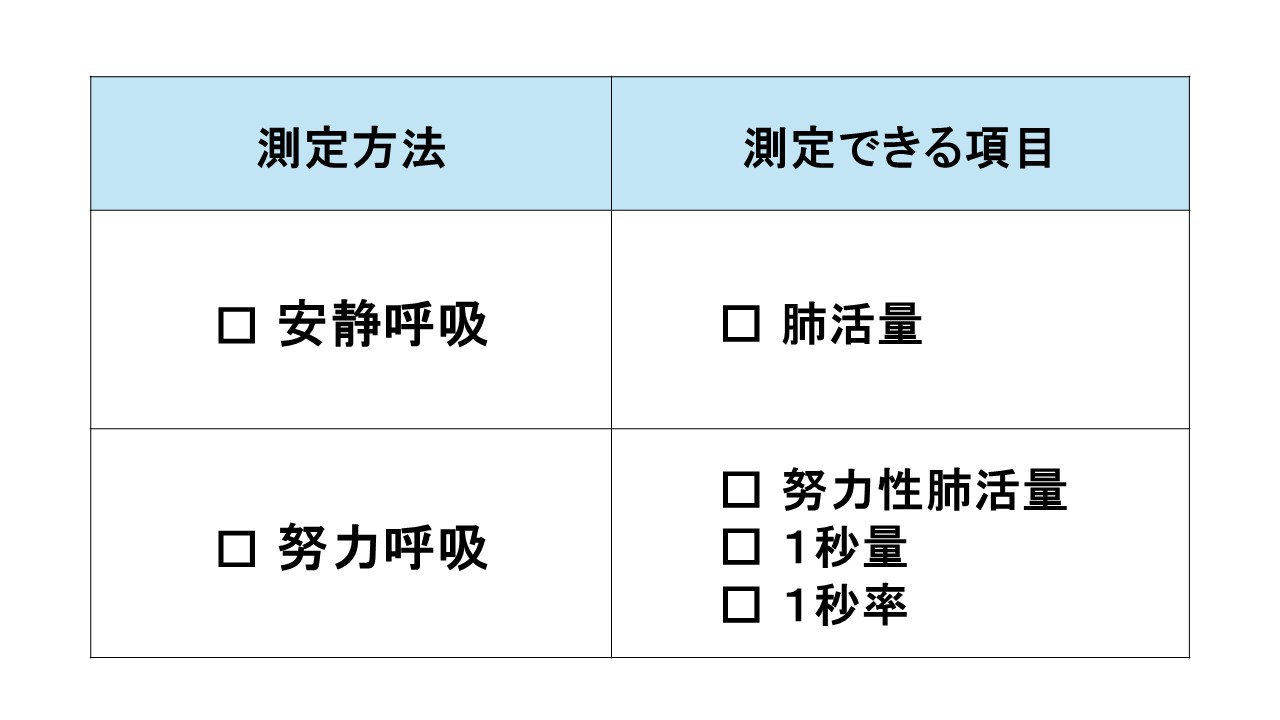
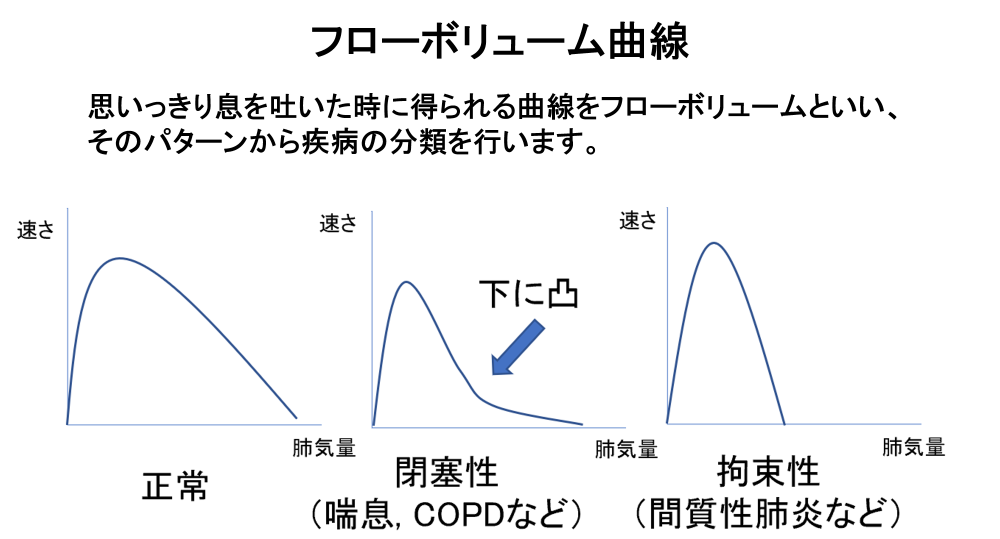
呼吸機能検査の主な評価項目は「肺活量」と「1秒率」で、「肺活量」が80%未満を「拘束性障害」、「1秒率」が70%未満を「閉塞性障害」といいます。「拘束性障害」を起こす代表疾患は「間質性肺炎」、「閉塞性障害」を起こす代表疾患は「喘息」「COPD」があります。
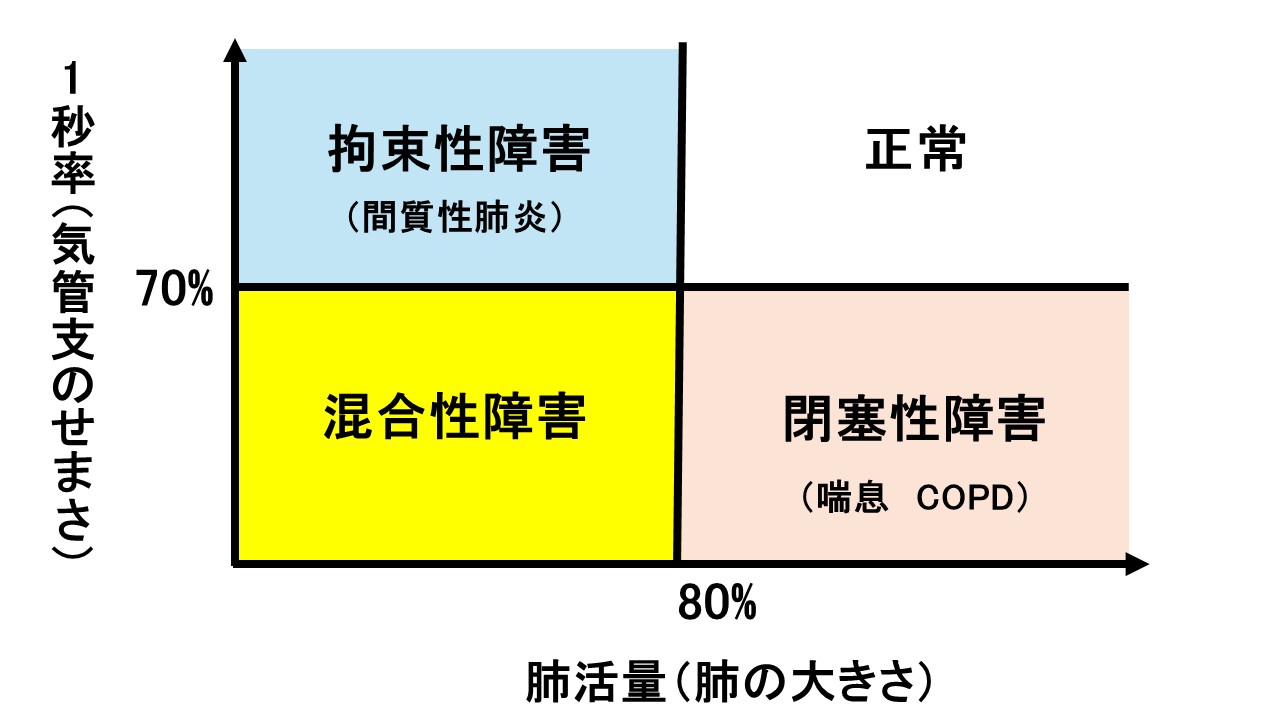
呼吸機能検査の主な評価項目
| 項目名 | 読み方 | 意味・何を見ているか | 主な目的 |
|---|---|---|---|
| 肺活量 | はいかつりょう | 安静呼吸で測定される肺の大きさ | 肺の大きさ |
| 努力性肺活量 | どりょくせいはいかつりょう | 努力性呼吸で測定される肺の大きさ | 肺の大きさ |
| 1秒量 | いちびょうりょう | 努力性呼吸の最初の1秒間で吐ける量 | 気管支のせまさ |
|
1秒率 |
いちびょうりつ | 努力性肺活量に対する1秒量の比 | 喘息やCOPDの診断 |
喘息の診断に重要なのは「1秒率」です。肺の大きさ(肺活量)には個人差がありますので、ご自身の肺の大きさ(努力肺活量)に対し、どれだけ気管支が狭いか(1秒量)を表す指標が1秒率です。1秒率が70%を下回ると「閉塞性障害」つまり、病的に気管支がせまい状態と判断されます。既に喘息と診断されている患者さんでは、治療前後で「1秒量」の変化を見ることで、気管支がきちんと広がっているかどうかを確認することが出来ます。また思いっきり息を吐いた時に得られる曲線をフローボリューム曲線といいます。喘息ではフローボリューム曲線が下に凸(へこむ)ことが特徴です。
2. 肺機能検査の測定
それでは、実際に肺機能検査の測定方法をご紹介します。「安静呼吸」と「努力呼吸」の2つのパートに分けてご説明します。
2-1. 安静呼吸
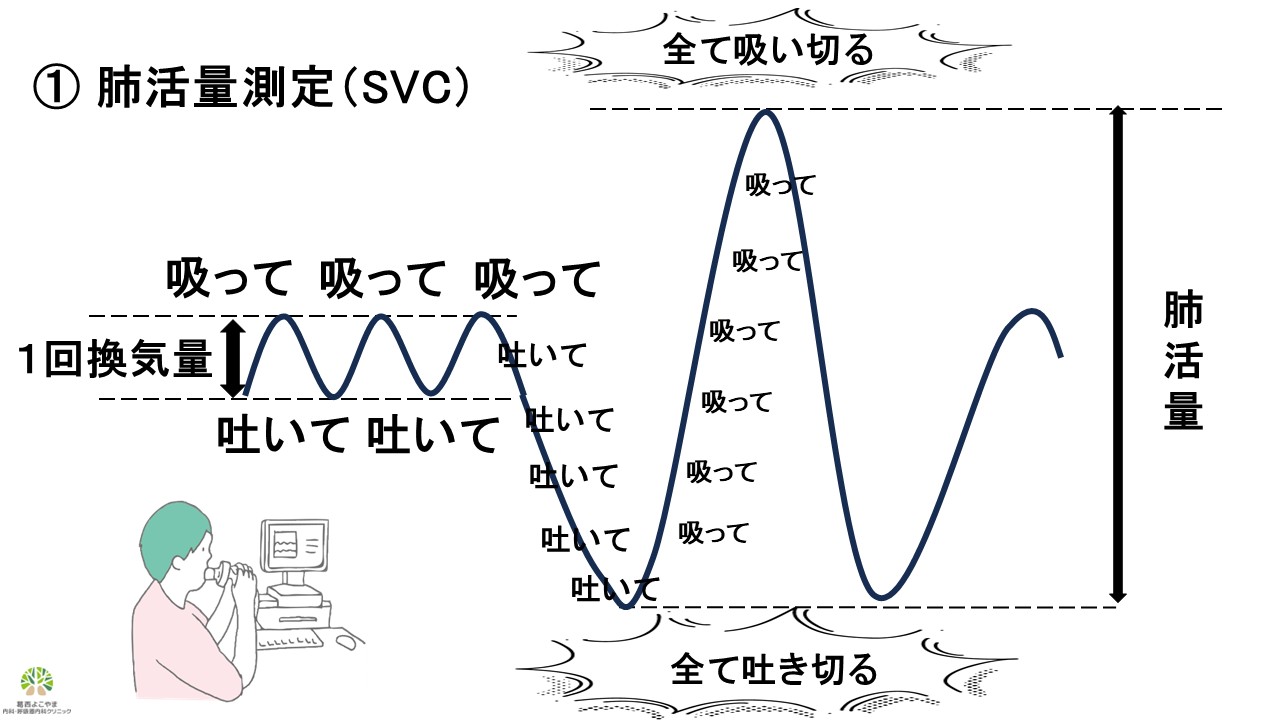
安静呼吸を繰り返し肺活量を測定する方法です。息を吐き気ったところ(最大呼気位)と息を吸いきったところ(最大吸気位)の差が「肺活量」となりますので、最大限吸って吐くことが大切です。
<検査手順>
1) ゆっくり普通の呼吸を繰り返す
2) 息を全て吐き切る
3) 息を全て吸いきる
4) 終了
2-2. 努力呼吸
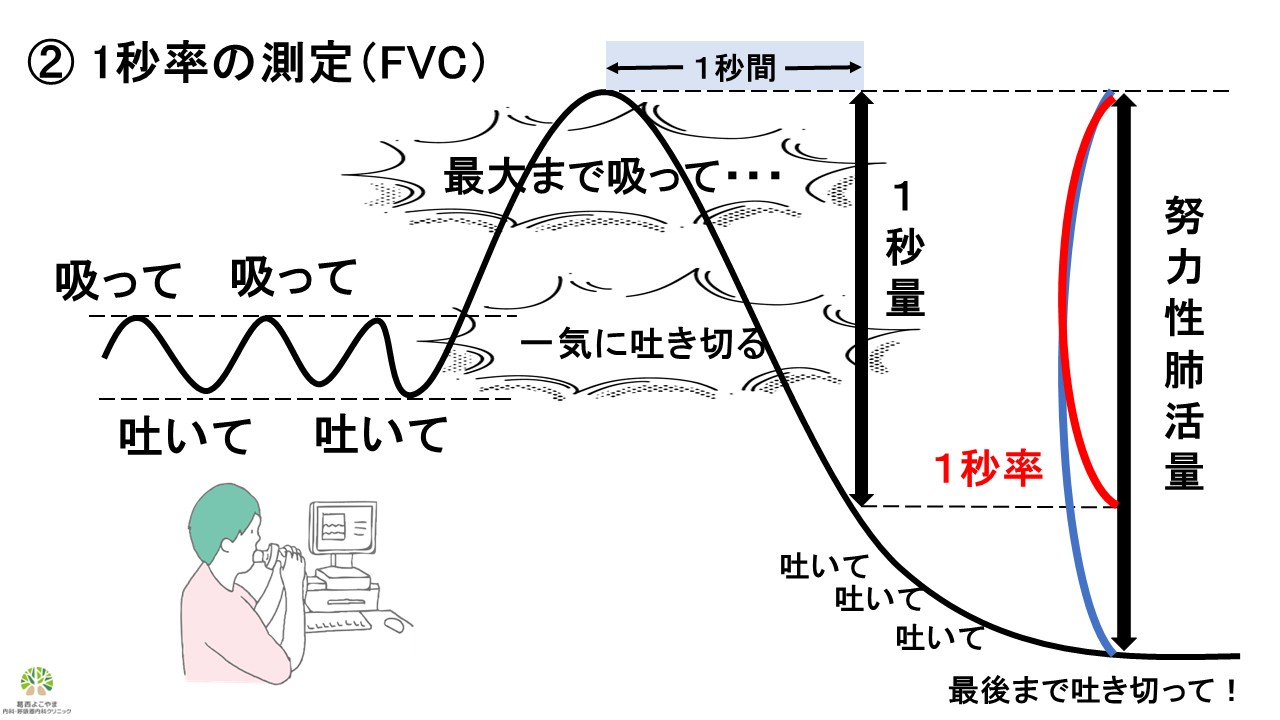
最大まで吸って一気に吐き切るという努力性の呼吸が必要となる検査です。この検査によって息を吸いきったところ(最大吸気位)と息を吐き切ったところ(最大呼気位)の差から「努力性肺活量」、最初の1秒間でどれだけ息を吐けたかという「1秒量」、「1秒量/努力性肺活量」で計算される「1秒率」、息を吐いた時に得られる「フローボリューム曲線」を見ることが出来ます。
<検査手順>
1) ゆっくり普通の呼吸を繰り返す
2) 息を全て吸い切る
3) 最大限の速さで一気に息を吐く
4) 最後まで吐ききる
5) 終了
3. 喘息と肺機能検査
喘息は時間の経過とともに気管支が伸び縮みすることを特徴とする病気です。肺機能検査では、気管支のせまさとして「1秒量」、ご自身の肺活量に対する1秒量の比「1秒率」、息を吐いた時の呼気曲線「フローボリューム曲線」をみることが出来るため、喘息の診断・管理に役立ちます。本項では喘息患者さんに対し肺機能検査の結果をどのように役立てているのかを解説します。
3-1. 「1秒率」による喘息診断
1秒間に吐ける息の量「1秒量」を「努力性肺活量」で割った値「1秒率」が70%未満の状態を「閉塞性障害」といいます。閉塞性障害は病的に気管支がせまい状態で、主に「喘息」と「COPD」が原因で起こります。喫煙歴がない方で「閉塞性障害」が見られれば「喘息」と診断することが出来ます。
3-2. 「1秒量」と喘息管理
1秒間に吐ける息の量「1秒量」は喘息の長期的な状態を把握するのに役に立ちます。少なくとも年に1回は1秒量を測定し、経年的な肺機能低下が起こっていないことを確認すると良いでしょう。
3-2-1. 「喘息増悪」を繰り返すと経年的に「1秒量」が低下する
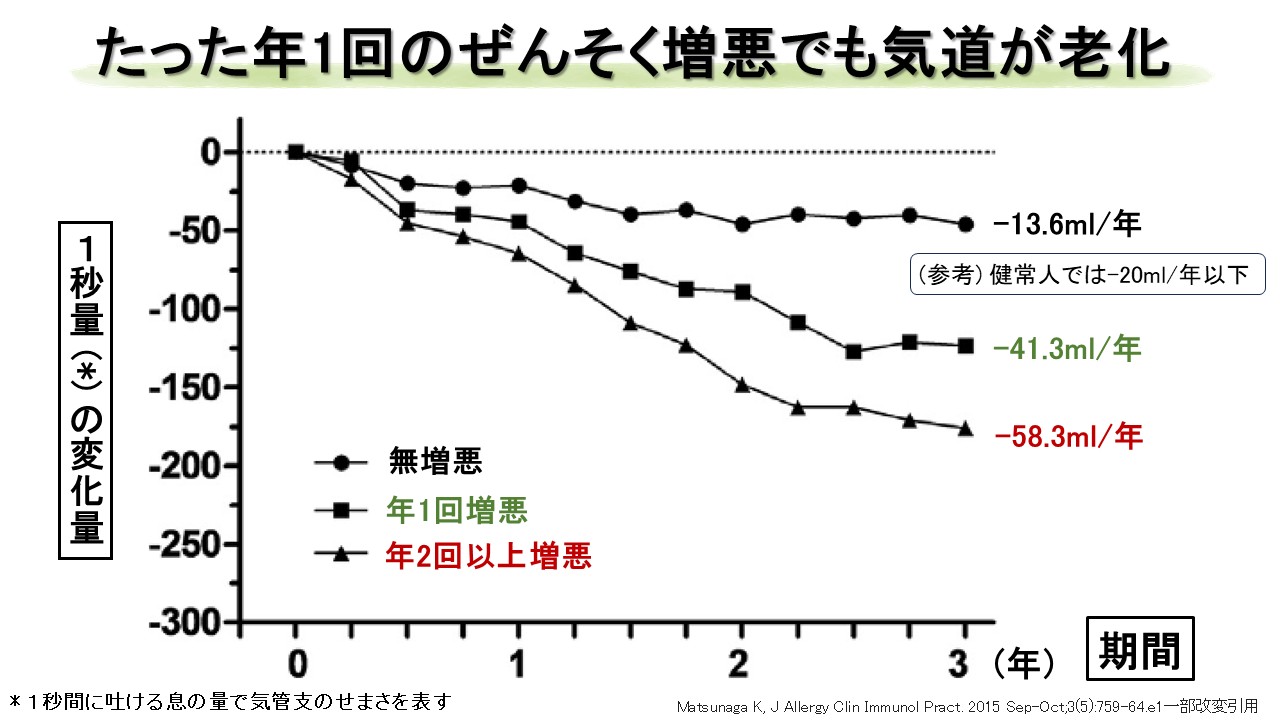
・「3年間増悪がない群」と比較し「年1回~2回増悪群」は1秒量の低下が大きい
・「3年間増悪がない群」でも1秒量は「-13.6ml/年」とわずかに低下
・健常人でも1秒量が「-20ml/年」低下するため、「-20ml/年以下」は老化の範囲
・「年1回増悪群」では1秒量は「-41.3ml/年」低下
・「年2回以上増悪群」では1秒量は「-58.3ml/年」大幅に低下
・「増悪群」では1秒量が低下すると「増悪がない群」と同じ状態には戻らない
・喘息が増悪すると気管支に不可逆的な変化「病的な老化」が起こったと考えられる
・成人の1秒量は年齢や性別や体格によっても異なるが平均2000-4000ml程度
・3年間「年1~2回喘息増悪」で1秒量「-40-50ml/年×3年=-120~150ml(3-5%/3年)」低下
・仮に10年~20年喘息増悪が続いた場合は、肺機能低下が大きく将来の喘息重症化のリスク
3-2-2. 「呼気NOが高値」だと経年的に「1秒量」が低下する
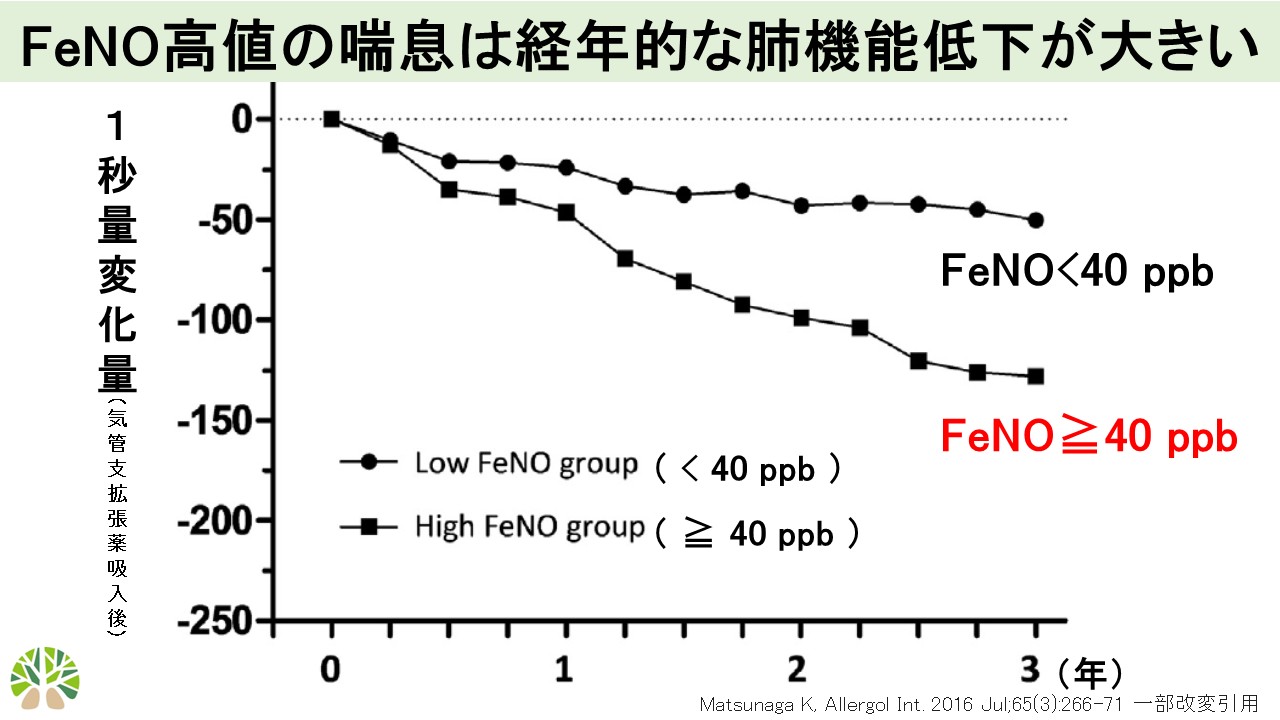
気管支のアレルギーによる炎症を表す指標として「呼気一酸化窒素(FeNO)」があります。健常な方では25ppb以下(平均15.9ppb)、喘息患者さんでは平均47.3ppbと高値となり、吸入ステロイドによる治療を行うとFeNOは低下します。FeNO値が高値(40ppb以上)の喘息患者さんでは低値(40ppb以下)の喘息患者さんと比較し経年的な1秒量の低下の割合が大きかったことが報告されています。気管支にアレルギー炎症が強く残存していることは経年的な1秒量低下につながり、将来の喘息重症化のリスクとなる可能性があります。
3-3. 「フローボリューム曲線」と「喘息管理」
喘息管理で役に立つのは「1秒量」だけではありません。努力呼吸により息を一気に呼出した時に得られる「フローボリューム曲線」から喘息の病態を推測することができます。
3-3-1. 「中枢気道病変と末梢気道病変」
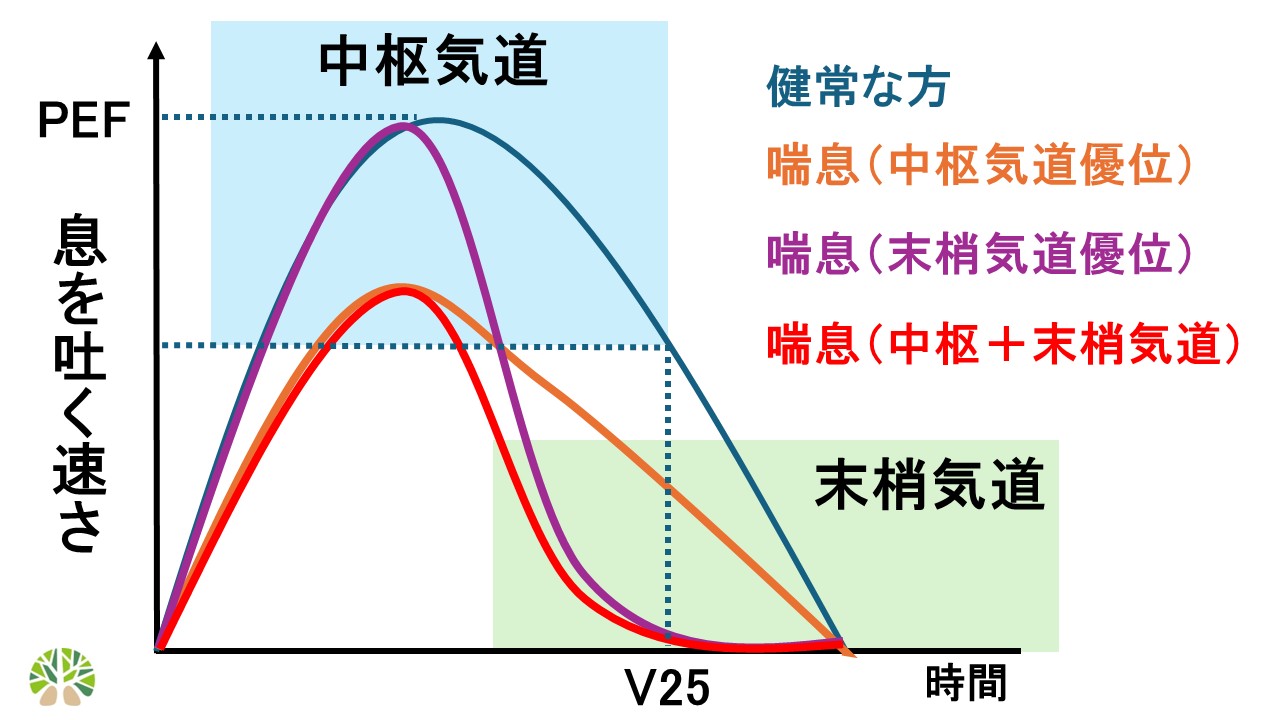
一気に息を吐いた際に得られるフローボリューム曲線をみてみましょう。健常な方と比較して、中枢気道がせまい「中枢気道優位型」喘息では、息を吐く速さの最大値である「ピークフロー」が低下します。一方、末梢気道がせまい「末梢気道優位型」喘息では息を吐き続けた時の後半の速さ「V25」が低下します。中枢~末梢気道まで一様にせまい喘息では両方の要素が見られます。この様にフローボリューム曲線をみると喘息の病態が「中枢気道優位型」なのか「末梢気道優位型」なのかを推測することが出来ます。例えば吸入薬を選択する際「DPI製剤(粉タイプ)」と「pMDI製剤(ガスタイプ」の2種類がありますが、DPI製剤(粉タイプ)は中枢気道に分布しやすく、pMDI(ガスタイプ)は末梢気道に分布しやすいという特徴がありますので、どちらの気道に薬剤を届けたいかによって吸入薬を使い分けることが出来ます。
3-3-2. 「ピークフロー」
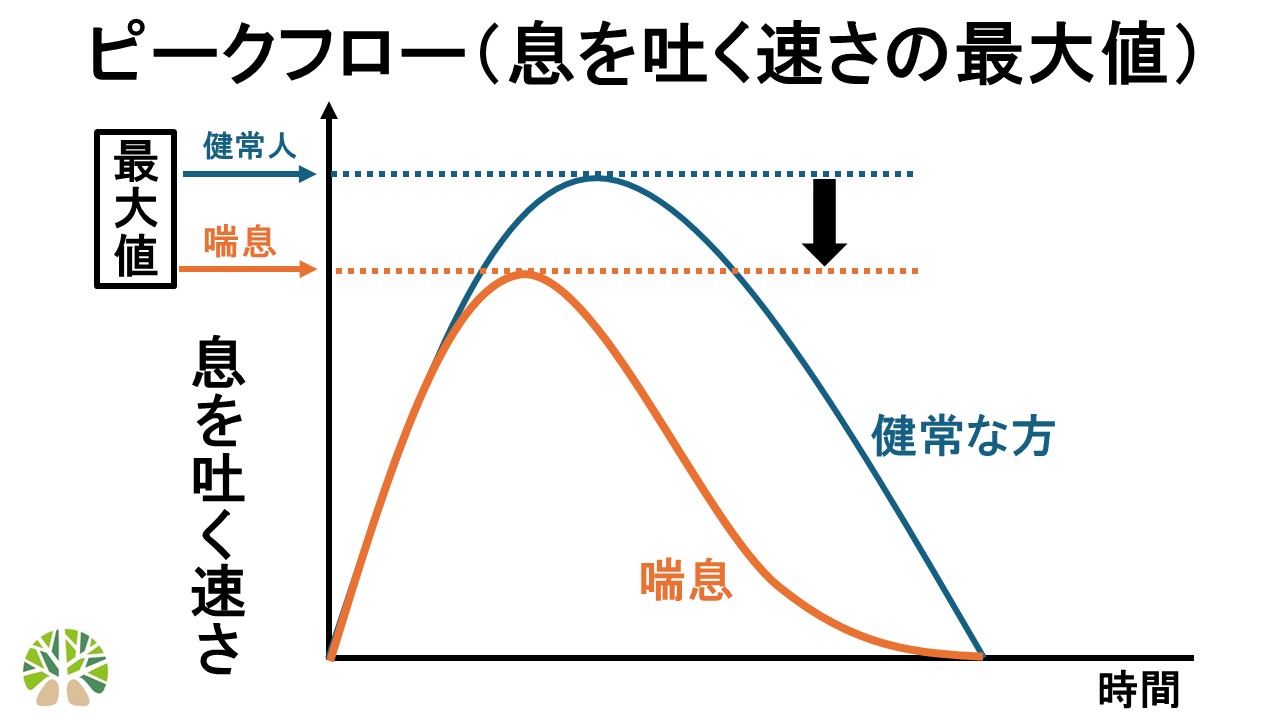
「ピークフロー」とは、最大限の速さで息を吐きだした時、息を吐く速さの最大値である「瞬間最大風速」のことです。「ピークフロー」は主に中枢気道を表す指標であり「1秒量」とも相関するため、患者さんの気管支のせまさを表す指標となります。また「ピークフローメーター」を用いることで、医療機関だけでなく自宅などでいつでも「ピークフロー」を測定することが出来ます。喘息の病態を考えると経時的に気管支が伸び縮みすることを捉えることが出来る「ピークフローメーター」は喘息の管理上とても有用と考えられます。
4. COPDと肺機能検査
肺機能検査で「1秒量/努力性肺活量」で求められる「1秒率」が70%未満の状態を「閉塞性障害」と言い「喘息」や「COPD」を疑うことになります。喫煙歴がない方で「閉塞性障害」がみられれば「喘息」と診断することになります。しかし喫煙歴がある方では、気管支がせまいのが「喘息」なのか「COPD」なのかを判断するにはどうすればよいのでしょうか?下の図「喘息とCOPDの違い」を見ながら解説していきます。
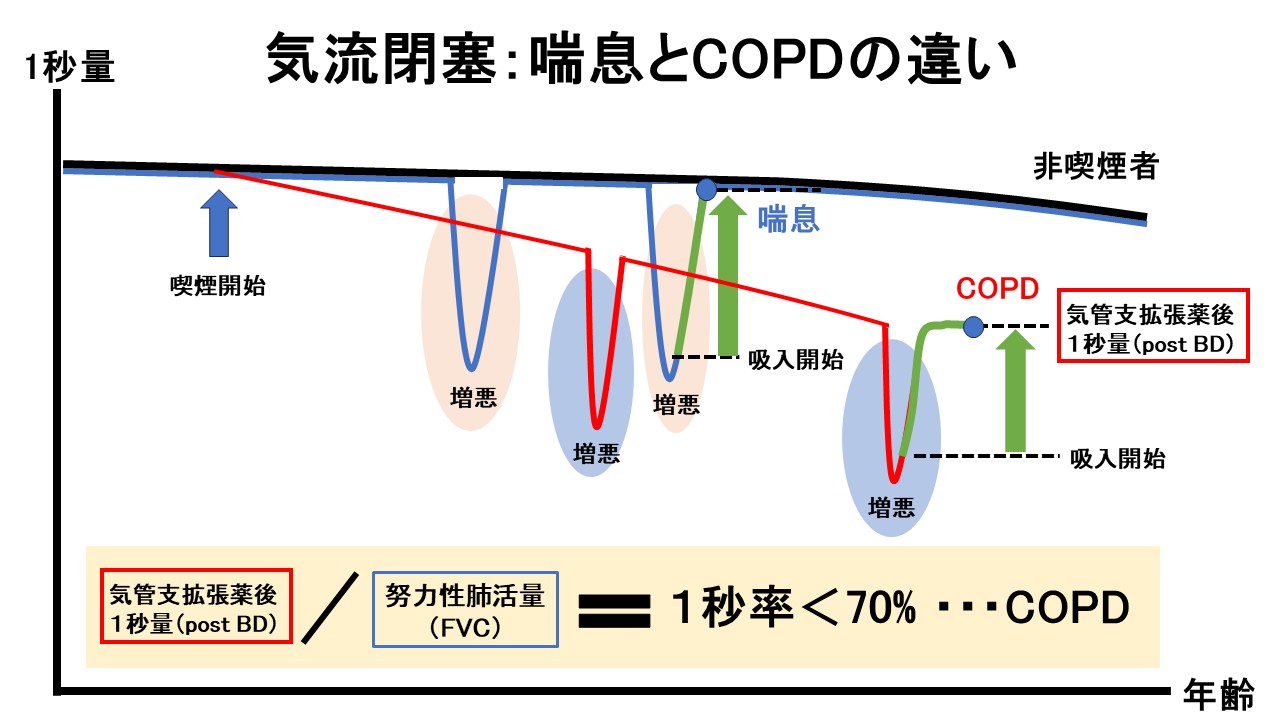
医療機関に「喘鳴」や「呼吸苦」など気管支がせまい状態で患者さんが来院された際、その場で「喘息」か「COPD」かを判断することは困難です。鑑別診断のポイントは「喘息の気流閉塞は可逆性(元に戻る)」であるのに対し、「COPDの気流閉塞は不可逆性(元に戻らない)」であることです。COPDは過去の喫煙により、来院時までに既に1秒量が低下しており、増悪に対する治療を行っても健常人と同じ状態まで1秒量が戻りません。一方、喘息では病的な気道の老化である「リモデリング」を起こしていない限りは治療後は健常人と同じ状態まで1秒量が戻ります。従って「吸入薬治療を1か月程度行った後の肺機能検査で1秒率が70%を超えるかどうか」を見ることでCOPDを診断することが出来ます。
5. 間質性肺炎と肺機能検査
間質性肺炎とは肺の間質(すきま)に炎症が起こり肺が固くなる病気です。肺機能検査で肺活量が80%未満の状態を「拘束性障害」といい、主な原因として間質性肺炎などを疑います。間質性肺炎が進行するに従い肺活量も低下するため、診断後の病勢の評価としても肺機能検査が有用です。間質性肺炎に対してはおおよそ6か月毎に肺機能検査を行うと良いでしょう。
6. おわりに
肺機能検査は、肺の大きさや気管支のせまさを数値で「見える化」できる検査です。「喘息」や「COPD」「間質性肺炎」など、さまざまな呼吸器疾患の診断や管理に活用され呼吸器内科診療には欠かせない検査です。特に喘息患者さんにとっては「1秒量」や「フローボリューム曲線」により、喘息管理や治療薬選択のに大きく関わります。気になる咳や息苦しさが続く方、過去に喘息と診断されたがしっかり評価されていないと感じている方も、肺機能検査を通じて今の状態を客観的に把握することが大切です。当院では、呼吸器専門医による丁寧な問診と、精度の高い検査体制を整えており、肺機能検査をはじめとした専門的な評価に基づき、最適な診断と治療をご提案しております。「咳が続く」「年々息切れが強くなる」「吸入薬が効いているか不安」といったお悩みがある方は、ぜひ一度ご相談ください。あなたの呼吸の状態を正しく評価し、より快適な日常を取り戻すお手伝いをさせていただきます。
<参考記事>
・気管支喘息(ぜんそく)と咳喘息はどう違う?原因・症状・治療について解説!
・私は本当に喘息?その疑問に呼吸器内科専門医が答えます
・気管支喘息(検査・診断)
・気管支喘息(治療)
・COPD(慢性閉塞性肺疾患)
・ピークフローメーター【喘息の診断・管理】
・気道抵抗性試験(モストグラフ)【喘息の診断・管理】
・呼気NO(FeNO)検査【喘息の診断・管理】